Dans le cadre de mon mémoire, j’ai choisi de travailler sur ce thème pour lequel je suis sensibilisée depuis de nombreuses années par le biais de mes réflexions sur le féminisme inclusif, les droits des personnes lgbtqia+, etc.
Pour ce travail, j’ai dû me plier aux règles assez strictes du mémoire du BTS diététique donc cette étude ne reflète pas idéalement la façon dont j’aurai voulu aborder ce sujet mais je la publie quand même telle quelle car je pense qu’elle peut quand même être intéressante (enfin, j’espère 🫠) et que j’ai passé beaucoup beaucoup (BEAUCOUP !) d’heures dessus donc autant en faire profiter plus de monde que les 2 membres du jury de ma soutenance !
Et je profite de cet espace pour remercier toutes les personnes qui m’ont aidé dans la rédaction de cette étude : les personnes grosses et leurs associations qui militent tous les jours et qui payent cher le prix de leur engagement pour simplement obtenir le droit d’exister dans notre société, les étudiant·e·s qui ont répondu présent·e·s pour m’envoyer leur cours pour que je puisse les analyser, les diététicien·ne·s qui ont répondu à mon questionnaire, Marie-Charlotte Barthes (❤️) qui m’a laissé carte blanche pendant mon stage à la Clinique Saint Christophe pour mettre en place toutes les actions que je proposais en lien avec la grossophobie (et un karaoké aussi, mais ça, c’est une autre histoire 😏) et qui travaille déjà dans ce sens avec ses équipes, Dr Rudy Caillet pour le temps qu’il m’a accordé (en entretien, puis en relecture) pour ce petit projet d’étudiante, Mousse qui a été la seule personne autorisée à lire mon mémoire pour corriger un peu le bazar 😅 et enfin, Marion (Monsuividiet) et Nicolas (Why not change) pour m’avoir autorisée à piller leurs réseaux pro !
Remarque à l’attention des étudiant·e·s en bts diététique : je suis élève à distance et je n’ai pas fait relire mon mémoire par des profs du BTS (ni même des diét) avant de l’expédier donc je ne peux absolument pas garantir que cette étude personnelle correspond à ce qui est attendu le jour J (🙃) et aussi, j’ai fait le choix d’utiliser l’écriture inclusive dans mon mémoire mais j’ai conscience que ça me coûtera probablement des points de « Qualité de l’expression écrite (syntaxe, rédaction, orthographe) », qui peut aller jusqu’à 4 points sur 50 …
Introduction
Le dictionnaire Le Robert définit la grossophobie depuis 2019 comme un « ensemble des attitudes et des comportements hostiles qui stigmatisent et discriminent les personnes grosses, en surpoids ou obèses ».
C’est un sujet d’actualité qui cristallise beaucoup d’émotions dans notre société en général et dans le milieu médical en particulier1. La peur d’être mal accueilli·e et stigmatisé·e empêche de nombreuses personnes, pourtant particulièrement vulnérables, de consulter des spécialistes du soin2 et mettent ainsi en danger leur santé physique ou mentale.
Dans ces situations tendues où se mêlent de nombreux paramètres (la santé mais aussi l’intime, l’estime de soi, la culpabilité, la défiance, le contexte familial et social, etc.), les diététicien·ne·s ont, pour moi, un rôle primordial. D’une part, dans leur posture d’intermédiaire entre les patient·e·s et les autres professionnel·le·s de santé. D’autre part, en tant que conseiller·ère auprès de patient·e·s perdu·e·s au milieu des informations contradictoires dont ielles sont bombardé·e·s à propos de l’alimentation.
Alors comment, en tant que professionnel·le de santé, spécialiste de l’alimentation de surcroît, peut-on s’assurer d’accueillir dignement les personnes dont le corps est déjà malmené par une société stigmatisante ?
J’ai donc étudié les demandes d’associations anti-grossophobie. Je les ai confrontées aux solutions mises en place par la profession (à travers la formation initiale, les recommandations des sociétés savantes et ce que des praticien·ne·s sensibilisé·e·s à la problématique mettent déjà en place). Enfin, j’ai proposé une liste récapitulative de bonnes pratiques à destination des diététicien·ne·s.
1. Les attentes des personnes en situation d’obésité
Les attentes des personnes en situation d’obésité vis-à-vis des professionnel·le·s de santé sont légitimes, nombreuses et propres à chaque individu. On trouve de plus en plus de témoignages de personnes victimes de grossophobie (notamment médicale) dans les médias, à travers des livres, des documentaires, des films (cf bibliographie), les réseaux sociaux ou des articles de blog. Chaque prise de parole publique par une personne en situation d’obésité est nécessaire et déchirante : elle nous éduque.
Or, le travail de pédagogie des personnes qui exposent leur vécu -souvent douloureux- est rarement (ou mal) rémunéré, il est même souvent invalidé, source d’attaques et de menaces. Une double peine pour les personnes victimes de stigmatisation en raison de leur poids dans leur quotidien et ensuite dans leurs actions militantes.
J’ai choisi de ne pas contacter / interviewer de personnes victimes de grossophobie dans le cadre de cette étude personnelle : j’ai acheté les livres et visionné les documentaires produits par les personnes concernées, écouté les interviews, les débats et lu les articles disponibles.
J’ai choisi de rapporter les demandes synthétiques formulées par 3 associations de personnes en situation d’obésité concernant leur prise en charge.
CNAO : Collectif National des Associations d’Obèse
Pour le CNAO, sous l’impulsion de sa présidente-fondatrice, Anne-Sophie Joly, la discrimination et la grossophobie médicales proviennent d’une méconnaissance du milieu de la santé sur la problématique de l’obésité et demande donc une meilleure formation du personnel médical et paramédical (si impossible en formation initiale, au moins en formation continue).
NB : “Nous réclamons d’urgence une stratégie décennale de lutte contre l’obésité reposant sur quatre piliers : reconnaissance, prévention, formation et prise en charge. L’obésité doit d’abord être reconnue par la France comme une maladie chronique, ainsi que l’OMS et plus récemment l’Italie ou l’Allemagne, l’ont fait. C’est la condition indispensable à une meilleure prise en charge, mais aussi à l’évolution du regard de la société sur les personnes obèses vers plus de compréhension et de bienveillance”.
Interview Anne-Sophie Joly, Medtronic, Mars 2022
En effet, l’obésité est reconnue comme maladie chronique par l’OMS depuis 1997 mais ce n’est toujours pas le cas en France. C’est pourtant la position de la HAS dans sa synthèse des recommandations dès 2011 «Surpoids et obésité de l’adulte : prise en charge médicale de premier recours » et plus récemment, cette demande rejoint les recommandations du rapport « mieux prévenir et prendre charge l’obésité en France » du Pr Martine Laville, remis en Avril 2023 au ministère de la Santé et de la Prévention.
Gras politique
Gras Politique est une « association de lutte contre la grossophobie systémique fondée en 2016 afin de combler le vide politique et militant autour de la question du corps gros ». Cette association a traduit, synthétisé et mis en forme une brochure à l’attention des soignant·e·s intitulée « En tant que soignant·e·s, comment mieux traiter les personnes grosses », reprenant un article de Charlotte Zoller de 2021 dans Teen Vogue : « How Doctors Can Treat Fat Patients Better »
Cette brochure, disponible gratuitement sur leur site internet donne des conseils pratiques pour prendre en charge respectueusement les personnes en situation d’obésité. Le site de Gras Politique répertorie également une carte de soignant·e·s considéré·e·s comme non grossophobes.
Fat friendly / Corps Cools
Fat Friendly est une association bruxelloise francophone qui lutte contre la grossophobie et qui milite pour la défense des droits des personnes grosses. Elle a été cofondée avec la créatrice française du compte Instagram militant Corps Cools. Cette association réclame le droit d’accès des personnes grosses* à l’espace public, a donc créé une « cartographie de l’accessibilité des espaces aux personnes grosses » et référencé une liste de ressources très complète sur la grossophobie et ses causes/conséquences.
Cette association part du postulat (partagé par le courant de professionnel·le·s de santé nord-américain HAES – Health At Every Size3) que les complications médicales que l’on attribue à l’obésité (risques cardio-vasculaires, DT2, hypertension, etc.) seraient en partie dues à la grossophobie systémique : le retard de prise en charge des patient·e·s en situation d’obésité qui repoussent davantage les rendez-vous médicaux4 ou sont moins bien diagnostiqués à cause des préjugés du personnel médical5, les difficultés (physiques et morales) des personnes en situation d’obésité à sortir de chez elles, qui les empêchent d’avoir une activité physique et d’accéder à un épanouissement personnel, une augmentation de leur stress chronique par anticipation des situations qu’elles seront amenées à vivre, peur de mourir précocement, etc.
*NB : les associations comme Gras Politique ou Fat Friendly utilisent le terme « gros ·se » dans le but de neutraliser cet adjectif qualificatif :
Daria Marx, co-autrice du livre « Gros n’est pas un gros mot »
« Être gros n’est pas une honte. L’idée, c’est d’enlever le stigmate autour du mot gros. Et puis parce que le mot « obésité » est un terme médical, qui donne un aspect pathologique. » –
2. Ce qui est mis en place par la profession
Lors de la formation initiale
J’ai eu la possibilité de parcourir certains programmes (notamment d’écoles à distance, plus faciles à se procurer) et j’ai pu constater une grande disparité dans la façon d’aborder la question de la stigmatisation dans la prise en charge du patient en situation d’obésité.
Etant donné les difficultés matérielles et le manque de temps pour pouvoir lire tous les cours et faire un compte rendu exhaustif, j’ai décidé de réaliser un questionnaire à destination des diététicien·ne·s fraîchement diplômé·e·s (moins de 5 ans, pour que le contenu des cours soit encore à peu près frais dans leur esprit et que les données soient les plus récentes possibles).
Mon questionnaire a été diffusé dans la newsletter de février 2023 de l’AFDN (Association Française des Diététiciens Nutritionnistes) et de l’UPDLF (Union professionnelle des diététiciens de langue française).
Résultats sur 115 réponses de diététicien·ne·s diplômé·e·s depuis 2017 :
- 91% n’avaient aucune mention du terme « grossophobie » dans leur cours
- 25% l’avaient abordé en cours, à l’oral (à l’initiative des professeur·e·s ou élèves)
Ces résultats nous indiquent qu’une prise de conscience est en train de se faire mais qu’elle n’est pas majoritaire et surtout, qu’elle dépend de la personnalité de l’enseignant·e.
NB : le terme « stigmatisation » ou « grossophobie » n’apparaissent pas dans le référentiel du BTS diététique.
En formation continue
De plus en plus d’organismes proposent des formations pour les professionnel·le·s de santé souhaitant se former, s’éduquer sur ces questions. Parmi elles, on peut citer :
– La formation canadienne « pratique inclusive », très complète et inclusive sur plusieurs autres sujets (racisme, féminisme, validisme, etc.)
– Formation de la LCO (ligue contre l’obésité) : « COMBATTRE LES IDÉES REÇUES SUR L’OBÉSITÉ »6
– Le Centre régional d’information et de prévention du sida et pour la santé des jeunes IDF « LE BODY POSITIVISME, UNE APPROCHE TRANSVERSALE DANS LA LUTTE CONTRE LES DISCRIMINATIONS » (à destination des professionnel·le·s de santé, en charge d’un public de jeunes)
- Par la profession
Evolution de la mention des termes « stigmatisation » et « grossophobie » dans les documents de la HAS depuis 2011 :
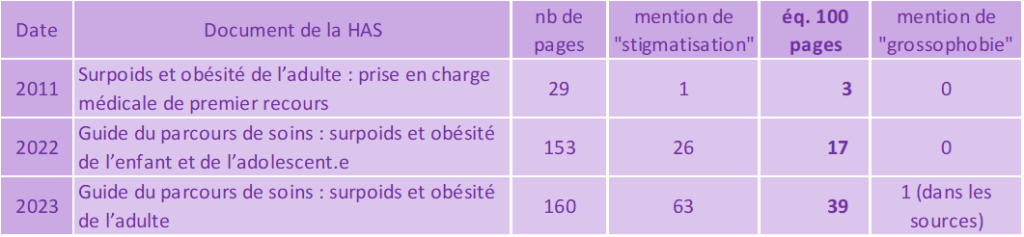
Cette prise en compte de la stigmatisation, de plus en plus présente dans les documents officiels, traduit une prise de conscience et une volonté des professionnel·le·s de santé de faire évoluer la prise en charge de l’obésité de façon plus globale et plus humaine.

– Initiatives individuelles7
J’ai également pu m’entretenir avec des professionnel·le·s de santé engagé·e·s dans la sensibilisation de leurs pairs sur ce sujet.
Par exemple, le docteur Rudy Caillet, médecin du centre nutritionnel des Hôpitaux civils de Colmar (HCC) et auteur de l’article publié en mars-avril 2022 dans la revue « nutrition & endocrinologie » intitulé : « Conscientiser la stigmatisation pour (mieux) soigner ». Actions mises en place au Centre Nutritionnel des Hôpitaux Civils de Colmar :
- Note sur courrier de consultation adressé aux correspondants médicaux du service incitant à rester « neutre et empathique concernant le surpoids »
- Campagne d’affiches au sein de l’établissement hospitalier, à destination des professionnel·le·s soignant·e·s, administratifs et techniques sur les paroles de patient.e.s
- Enquête de 3 ans sur les préjugés face à l’obésité
- Projet de mise en place d’ateliers d’information par service, avec identification de référent·e·s par unité (prise en charge inadaptée, stigmatisation systémique logistique)
- Mise en adéquation progressive des équipements
- Proposition de charte :

D’autres professionnel·le·s de santé dans le secteur de la diététique se mobilisent individuellement et communiquent de plus en plus sur ce sujet :

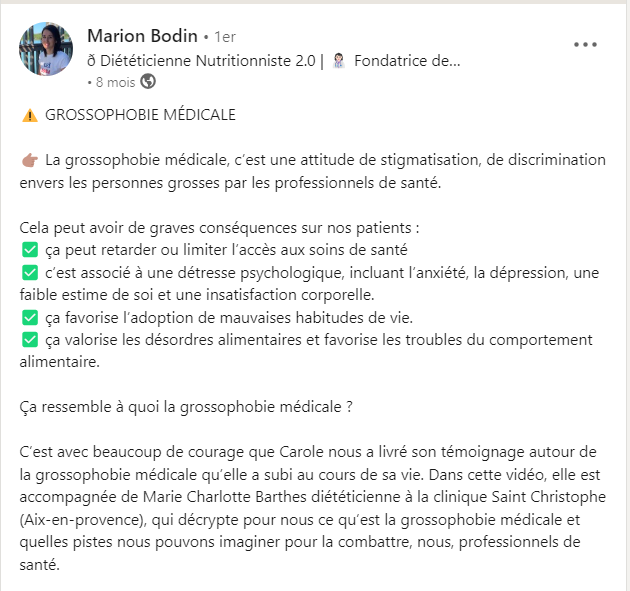
– Initiatives collectives
De la même manière, le GROS (Groupe de Réflexion sur l’Obésité et le Surpoids) organisait le 3 Mars 2022 le webinaire « Conséquences de la grossophobie sur la santé des personnes obèses » où ont été abordés les points suivants :
- Amener les soignants à identifier les multiples facettes que peut prendre la grossophobie.
- Comprendre ses conséquences dans l’obésité.
- Mieux appréhender les éventuelles difficultés liées à ces traumatismes dans l’adhésion à la démarche bio-psychosensorielle.
- Réajuster votre attitude face aux personnes en situation d’obésité et mieux faire connaître autour de soi les méfaits de la grossophobie.
3. Propositions de bonnes pratiques
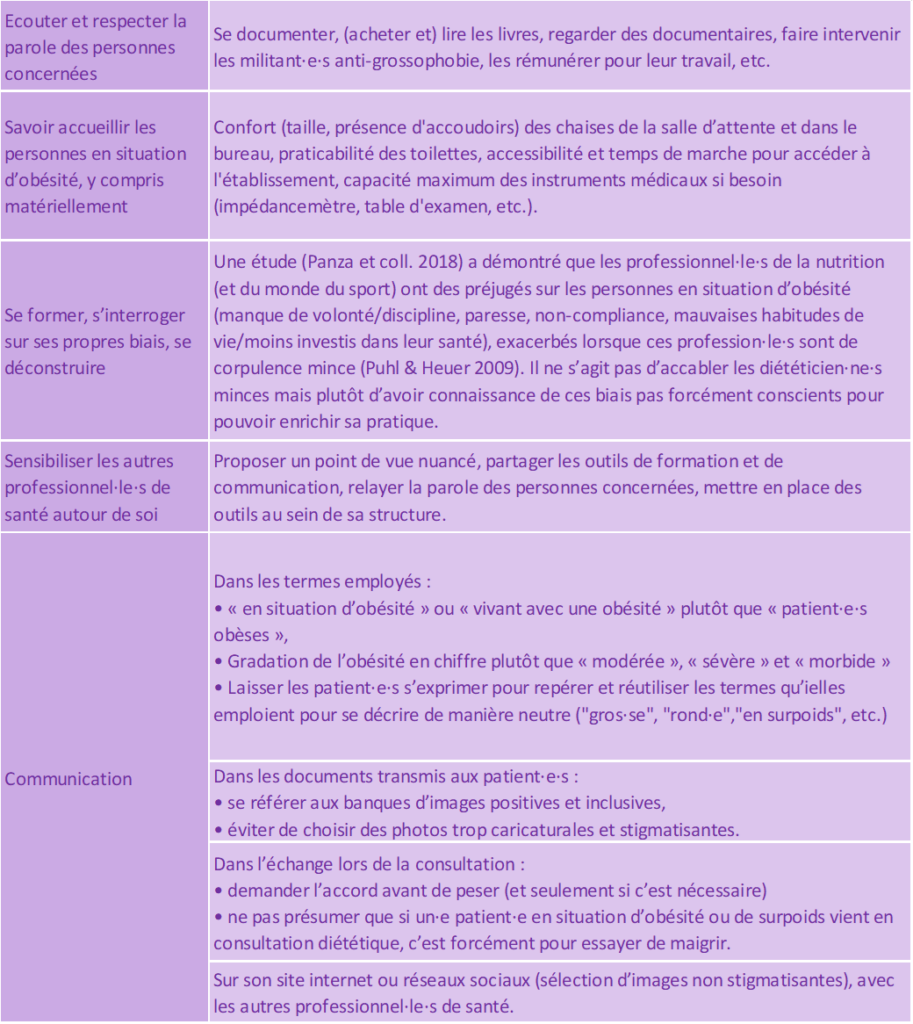
Cette liste de bonnes pratiques8 est le fruit de mes réflexions et de ma compréhension de ce sujet en tant que personne non concernée : elle n’est pas exhaustive et n’est donc pas la garantie d’une prise en charge non grossophobe. Il s’agit juste de pistes de réflexion.
Conclusion
La réalisation de cette étude m’a appris beaucoup de choses, alors que je me pensais déjà très sensibilisée sur ce sujet. J’aurai aussi voulu aborder d’autres aspects tels que la grossophobie dont peuvent être aussi victimes les diététicien·ne·s et les injonctions à une apparence de minceur, synonyme de bonne santé dans notre société.
Quoiqu’il en soit, il me semble que la profession prend conscience, plus que jamais, de la problématique de la stigmatisation des personnes grosses mais que, comme tout changement de mentalité, cela prend du temps et nécessite beaucoup de remise en question personnelle et professionnelle.
De ce que j’ai pu constater : que ce soit dans les cours ou dans la pratique (dans le cadre de mes stages thérapeutiques), la qualité de la prise en charge des personnes en situation d’obésité dépend de la volonté et de la vision individuelle du professionnel de santé de se confronter à ses propres préjugés et d’accueillir avec respect la souffrance de ses patient·e·s.
- Martin Winckler : « Qui a peur de l’obésité ? 2è épisode : Le médecin, le patient et les kilos en trop« , 2015 ↩︎
- SM Phelan, DJ Burgess, MW Yeazel, « Impact of weight bias and stigma on quality of care and outcomes for patients with obesity », 2015 ↩︎
- Tarra L. Penney , Sara F. L. Kirk : « The Health at Every Size Paradigm and Obesity: Missing Empirical Evidence May Help Push the Reframing Obesity Debate Forward », 2015 ↩︎
- CL Olson, HD Schumaker, BP Yawn : « Overweight women delay medical care », 1994 ↩︎
- Panza, G. A., Armstrong, L. E., Taylor, B. A., Puhl, R. M., Livingston, J., & Pescatello, L. S. : « Weight bias among exercise and nutrition professionals: a systematic review. Obesity Reviews », 2018 ↩︎
- La LCO a signé récemment un partenariat avec le Syndicat National de la Naturopathie, ce qui est dénoncé, à juste titre, par un grand nombre de professionnel.le.s de santé, dont les diététicien·ne·s. Merci à Sohann Tricoire pour ce rappel 🙏. ↩︎
- J’aurai pu citer beaucoup d’autres diététicien·ne·s engagé·e·s dans cette prise de conscience, comme par exemple mes futur·e·s collègues : Louis Rossi, Ludivine De Groote, ou encore mon ancienne tutrice de stage Marie-Charlotte Barthes qui m’a fait l’honneur de citer cette étude personnelle dans le cadre d’un événement organisé en Juin 2023 pour sensibiliser les professionnel·le·s de santé sur la grossophobie ❤️ ↩︎
- Je me permets d’ajouter une réflexion du Dr Rudy Caillet suite à la relecture de mon article, que je trouve effectivement essentielle et qui manquait à la liste que je proposais : « communiquer sur les causes de l’obésité en citant la génétique, la physiologie, le contexte socio-économique, l’environnement, et le comportement en dernier (dont une part est déterminée aussi par la biologie). Ainsi, on évite de réduire les causes à la supposée part inhérente à la volonté de la personne, qui est une vision culpabilisante et stigmatisante. » ↩︎
Bibliographie :
Textes officiels / Sites internet
Surpoids et obésité de l’adulte : prise en charge médicale de premier recours – HAS – 2011
Obésité de l’adulte : prise en charge de 2e et 3e niveaux – HAS – 2022
Guide du parcours de soins : surpoids et obésité de l’adulte – HAS – 2023
Guide du parcours de soins : surpoids et obésité de l’adulte (synthèse) – HAS – 2023
Publications scientifiques
Puhl R. M., Heuer C. A. :« The stigma of obesity: a review and update. Obesity » 2009
64
Ressources / articles internet
Fat friendly, « Compil’ de ressources pour penser la grosseur » :
Les principes du Health At Every Size™ :
Ouvrages
Gabrielle Deydier – On ne naît pas grosse – GOUTTE DOR – 15 Juin 2017
Daria Marx et Eva Perez-Bello – « Gros » n’est pas un gros mot – J’ai Lu – 23 Mai 2018
Shérazade LEKSIR – T’as un joli visage – Mettre fin à la grossophobie – Kiwi – 12 janvier 2022
Edith Bernier – Grosse, et alors ? Connaître et combattre la grossophobie – Marabout – 2 Février 2022
Documentaires
Daria Marx – Ma vie en gros
Gabrielle Deydier – reportage arte On achève bien les gros
Nota Bene – L’obésité du Moyen Âge à nos jours
Live instagram : Baptiste Beaulieu / Daria Marx sur les violences médicales
Banques de photos inclusives
Can we all go (d’où j’ai téléchargé la photo de cette personne beaucoup trop badass en illustration de cet article 💛)
